W nocy silne i nieregularne chrapanie, częste wybudzenia z poczuciem braku powietrza. W dzień ciągłe zmęczenie, senność i osłabienie koncentracji – to mogą być objawy bezdechu sennego. Częstszy u mężczyzn niż u kobiet, bezdech jest stanem bardzo niebezpiecznym – zagrażającym zdrowiu, a nawet życiu chorego.
Podczas snu mięśnie naszego ciała ulegają rozluźnieniu. Prawidłowość ta dotyczy również mięśni kontrolujących górne drogi oddechowe. U zdrowego człowieka przepływ powietrza w drogach oddechowych nie jest niczym zaburzony. U osoby cierpiącej na bezdech senny prawidłowa wymiana tlenu napotyka przeszkodę – to stan bardzo niebezpieczny dla naszego organizmu.
Czym jest bezdech senny
Obturacyjny bezdech senny (OBS) to choroba spowodowana dużym zawężeniem lub całkowitym zamykaniem się światła dróg oddechowych na poziomie gardła. W rezultacie epizody zatrzymania oddychania pojawiają się od kilkunastu do nawet kilkudziesięciu razy w ciągu każdej godziny snu. Za bezdech uznaje się zatrzymanie przepływu powietrza, które trwa dłużej niż 10 sekund. OBS powoduje niedotlenienie organizmu i wpływa na rozwój szeregu innych chorób.
Bezdech senny to bardzo częsta dolegliwość. Dotyka głównie dorosłych mężczyzn (4-10%) i kobiety (2-4%). Zdecydowanie rzadszy u dzieci, może się jednak zdarzyć – najczęściej przyczyną problemu jest przerost migdałków. Bezdech to stan bardzo niebezpieczny dla kierowców. Cierpiący na OBS kierowca stanowi 7-krotnie większe zagrożenie na drodze niż zdrowa osoba. Przede wszystkim przez większe ryzyko zaśnięcia za kierownicą, a także większą liczbę popełnianych błędów, spowodowanych m.in. osłabioną koncentracją.
Przyczyny bezdechu sennego
Krótkie okresy bezdechu zdarzają się większości osób – także zdrowych – i nie stanowią zagrożenia dla zdrowia. Po przebudzeniu nie pamiętamy, że podczas snu lub zasypiania zdarzyło nam się przez kilka sekund nie oddychać. Obturacyjny bezdech senny nie ma nic wspólnego z naturalnym, chwilowym zatrzymaniem oddychania. Drogi oddechowe na poziomie gardła składają się w zasadzie wyłącznie z mięśni. Gdy podczas snu zmniejsza się napięcie mięśniowej, opada podniebienie miękkie oraz języczek. Światło dróg oddechowych zostaje zamknięte, choć mięśnie oddechowe nadal pracują. W tych okolicznościach gwałtownie zmniejsza się ilość tlenu w organizmie, zwiększa natomiast – poziom dwutlenku węgla.
Częstą przyczyną występowanie bezdechu sennego są nieprawidłowości w budowie anatomicznej dróg oddechowych. Wśród nich wymienić można:
- Skrzywioną przegrodę nosową
- Polipy
- Przerost tkanki (najczęściej po infekcjach)
- Skrzywienie żuchwy
Bezdechom sennym sprzyja też nieleczona nadczynność tarczycy, otyłość, nadużywanie alkoholu, palenie papierosów. nadmierne objadanie się (głównie przed snem), a także akromegalia. Na OBS bardziej narażeni się pacjenci z krótką i grubą szyją.
Bezdech senny – objawy
Pierwszym, najbardziej charakterystycznym objawem bezdechu sennego jest chrapanie. Niestety, ze względu na powszechność tej nieprawidłowości, bardzo często jest ona po prostu bagatelizowana – uznawana za uciążliwy defekt, a nie za objaw choroby. Osoby cierpiące na OBS odczuwają skutki bezdechu zarówno nocą, jak i za dnia.
Nocne objawy bezdechu sennego to:
- Chrapanie – głośne i nieregularne
- Niespokojny sen
- Częste i nagłe wybudzenia, którym towarzyszy uczucie niepokoju i braku powietrza, przyspieszone tętno i oddech
- Okresy chrapania przerywane nagłą ciszą – objaw, który najczęściej niepokoi najbliższych
- Potrzeba oddawania moczu w nocy
- Lęk po przebudzeniu, problem z ponownym zaśnięciem
- Nadmierna potliwość
W ciągu dnia bezdech senny powoduje:
- Problemy z koncentracją i pamięcią, senność, zasypianie w ciągu dnia
- Uczucie zmęczenia po przebudzeniu, niezależnie od długości snu
- Bóle głowy
- Rozdrażnienie
- Suchość w ustach po przebudzeniu
- Zaburzenia potencji u mężczyzn
Bezdech senny często współistnieje z chorobami ogólnoustrojowymi, przede wszystkim nadciśnieniem tętniczym i cukrzycą. Pacjenci cierpiący na te schorzenia mają znacznie większe prawdopodobieństwo zachorowania na OBS.
Diagnostyka bezdechu sennego
Lekarz, do którego zgłasza się pacjent skarżący się na wymienione powyżej objawy, może z dużym prawdopodobieństwem stwierdzić występowanie bezdechu sennego. Choroby tej nie zdiagnozuje się jednak wyłącznie na podstawie wywiadu. Konieczne jest przeprowadzenie badania snu. Najbardziej precyzyjna metoda to polisomnografia. Pacjenta podłącza się do szeregu czujników, które przez całą noc rejestrują m.in. tętno, ruchy kończyn, czynność mózgu, zawartość tlenu we krwi i przepływ powietrza w drogach oddechowych. Skuteczna, choć kosztowna metoda zwykle zastępowana jest tzw. poligrafią. Badanie przeprowadza się w podobnej formie, jednak z pominięciem rejestrowania czynności mózgu.
Polisomnografia lub poligrafia pozwalają zdiagnozować bezdech senny. Konieczne jest jednak określenie przyczyny nieprawidłowości. W zależności od okoliczności, lekarz może skierować pacjenta na badanie lokalizujące miejsce zwężenia dróg oddechowych. Wykonuje się je podczas snu farmakologicznego, przy pomocy mikrokamer. Czasem konieczne jest wykonanie tomografii komputerowej czy badania endoskopowego.
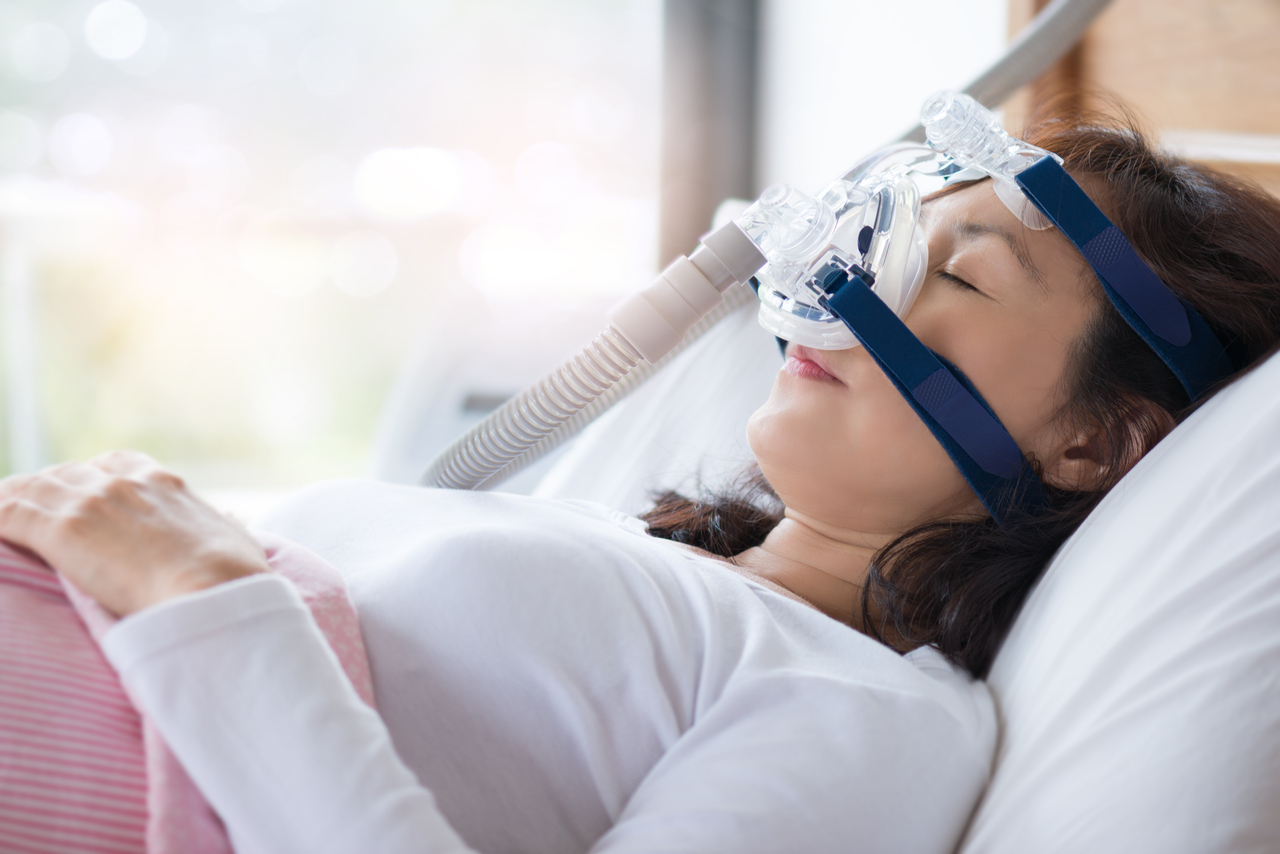
Leczenie bezdechu sennego
W zależności od przyczyny i stopnia nasilenia bezdechu sennego, stosuje się różne metody leczenia. U wielu pacjentów podstawą jest dieta i zmiana stylu życia. Redukcja masy ciała, rzucenie palenia, unikanie nadużywania alkoholu i spożywania go przed snem, unikanie objadania się przed snem, unikanie leków uspokajających – to podstawa leczenia OBS. Choroba ta zwiększa ryzyko rozwoju innych nieprawidłowości, m.in. nadciśnienia tętniczego, cukrzycy itp. W leczeniu bezdechu sennego bardzo ważne jest zdiagnozowanie również tych chorób i rozpoczęcie odpowiedniej terapii.
Jedną z najskuteczniejszych metod leczenia bezdechu w ciężkim stadium jest wykorzystanie protezy powietrznej tworzącej w drogach oddechowych dodatnie ciśnienie. Urządzeniem takim jest CPAP (ang. continuous positive airway pressure) – składa się ze specjalnej maski połączonej z aparatem wytwarzającym niewielkie dodatnie ciśnienie. Stosowany na noc CPAP zabezpiecza drożność dróg oddechowych i likwiduje objawy bezdechu, takie jak chrapanie, częste nocne pobudki, osłabienie koncentracji i pamięci, rozdrażnienie itp.
W przypadku pacjentów, u których przyczyną bezdechu nocnego są wady anatomiczne, wskazane jest operacyjne usunięcie nieprawidłowości – korekta przegrody nosowej, wycięcie polipów itp. Lekarz może też zalecić leczenie ortodontyczne za pomocą zakładanego na noc, specjalnego aparatu wysuwającego żuchwę w stosunku do górnej szczęki. Taka zmiana w położeniu żuchwy pozwala zwiększyć napięcie mięśniowe, a co za tym idzie wyeliminować objawy bezdechu.
W leczeniu bezdechu sennego wskazane jest wprowadzenie do planu tygodnia regularnej aktywności fizycznej. W przypadku niektórych chorych ulgę przynosi odpowiednia pozycja spania – na boku zamiast na wznak. Należy jednak unikać „walki” z chrapaniem niesprawdzonymi sposobami, np. dostępnymi w formie maści czy aerozoli preparatami mającymi rzekomo zlikwidować drażniące nocne odgłosy. Stosowane bez lekarskiego nadzoru, środki te na dłużą metę mogą przynieść więcej szkody niż pożytku.
Czy chrapanie może być objawem bezdechu sennego?
Bezdech senny zawsze objawia się chrapaniem. Jednak nie każde chrapanie wskazuje na bezdech senny. Gdy podczas snu tylna część gardzieli opada i dotyka nasady języka, tworzy się niewielka szczelina, którą przepływa powietrze. Gdy jest bardzo wąska, może pojawić się chrapanie. O bezdechu mówimy jednak dopiero wtedy, gdy przerwy w oddychaniu trwają dłużej niż 10 sekund.
Nawet jeśli nocnemu chrapaniu nie towarzyszą nagłe wyburzenia, niepokojące przerwy w oddychaniu i dzienne dolegliwości, warto poznać przyczynę uciążliwych nocnych dźwięków. Odpowiednie badania pozwolą wykluczyć bezdech. Umożliwiają także diagnozę innych nieprawidłowości. Na przykład pacjent ze skrzywioną przegrodą nosową może chrapać w nocy, lecz jeszcze nie cierpi na OBS. Defekt anatomiczny może jednak wpływać na jego ogólne funkcjonowanie, np. powodować częste infekcje, oddychanie przez usta itp. Korekta przegrody z dużym prawdopodobieństwem nie tylko pozwoli pozbyć się chrapania, ale też znacznie podniesie jakość życia pacjenta. Warto więc zgłaszać swoje wątpliwości lekarzowi, a w razie potrzeby poddać się odpowiednim badaniom.

